薬の排泄(薬物動態)
薬物動態の最終段階です。
吸収された薬は代謝過程で変化を受けるか、あるいは未変化体のままで体外に排泄されます。
一般的に、水溶性のものは腎臓から尿中へ排泄され、不溶性のものは消化管から便へ排泄されます。
腎臓と肝臓が主な排泄経路ですが、この他にも経路はあります。
胆汁中への排泄は、腎排泄の次に重要な経路といえます。
揮発性物質のように肺から呼気中へ排泄されるものもあります。
また、量的に少ないですが、皮膚からの汗、唾液腺、乳腺などから排泄される場合もあります。
スポンサーリンク
腎臓からの排泄
腎臓からの排泄は
- 糸球体でのろ過
- 尿細管における分泌
- 尿細管からの再吸収
の3つの過程から成ります。
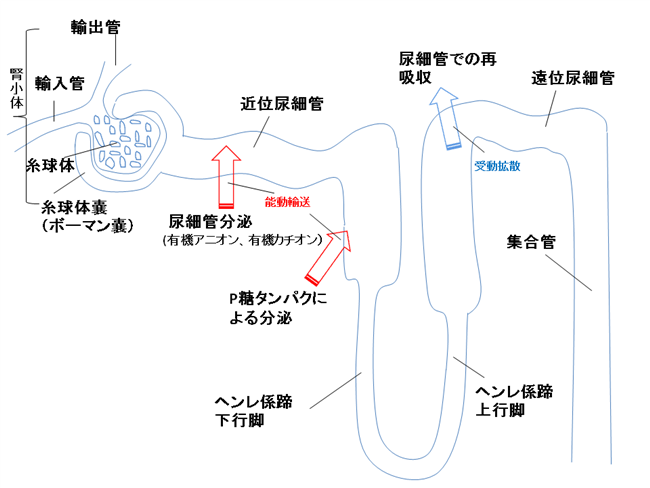
腎臓の構成単位ネフロンと糸球体ろ過、尿細管分泌、尿細管再吸収機構
糸球体でのろ過
糸球体では、1分間あたり約130mL、1日あたり約190Lの血漿がろ過されています。
糸球体でのろ過で尿細管に排出される薬の量は
- 糸球体ろ過率
- 薬の血中タンパク結合率
によって決まります。
血漿タンパクと結合した薬はろ過されないことから、血漿タンパク結合率の高い薬の排泄は遅くなります。
尿細管における分泌
尿細管分泌とは、薬が血管側から尿細管側へと能動的に輸送される現象です。
薬は身体にとって異物であるため、尿細管分泌のような機能を用いて積極的に体外へ排泄しようとします。
尿細管分泌で薬が膜透過する場合、必ずエネルギーを必要とし、薬は濃度勾配に逆らって移動します。
尿細管分泌には、「有機アニオン」と「有機カチオン」の2つの分泌機構が存在しており、それぞれ共通の化学構造をもった薬がこれらの機構によって排泄されます。
有機アニオン(有機酸)
有機アニオンとしては
- プロベネシド(商品名:ベネシッド)
- ペニシリン誘導体(例:ペニシリンG)
- アセタゾラミド(商品名:ダイアモックス)
- フロセミド(商品名:ラシックス)
- インドメタシン(商品名:インフリー)
- メトトレキサート(商品名:リウマトレックス)
などがあります。
これらは同じ分泌機構により排泄されるため、その分泌は併用によって競合的に拮抗されます。
例えば、プロベネシドはペニシリン誘導体の尿細管分泌を抑制し、その血中濃度を高く維持します。
また、プロベネシドとメトトレキサートの併用により、静注24時間後のメトトレキサートの血中濃度が通常の4倍にも増大することが報告されています。
有機カチオン(塩基性物質)
有機カチオンとしては
- アドレナリン(商品名:アドレナリン)
- ノルアドレナリン(商品名:ノルアドレナリン)
- モルヒネ(商品名:MSコンチン)
- シメチジン(商品名:タガメット)
- ネオスチグミン(商品名:ワグスチグミン)
などがあります。
これらの塩基性物質は、キニーネ塩酸塩水和物(商品名:塩酸キニーネ)によりその分泌は競合的に拮抗されます。
P糖タンパク
有機アニオン、有機カチオン輸送系以外に、P糖タンパクによる分泌機構も存在します。
P糖タンパクが関与する薬には、ジゴキシン(商品名:ジゴシン)、ベラパミル塩酸塩(商品名:ワソラン)、キニジン硫酸塩水和物(商品名:硫酸キニジン)、シクロスポリン(商品名:サンディミュン/ネオーラル)があります。これらの併用により互いに分泌が阻害され、血中濃度が上昇することが報告されています。
以上のことから、尿細管分泌過程での薬物相互作用は、臨床においてしばしば問題となります。
尿細管での再吸収
糸球体でのろ過、あるいは尿細管における分泌により排泄された薬は、主に遠位尿細管から再吸収されます。
尿細管での再吸収は濃度勾配を利用した受動拡散(エネルギーを利用しない)によって行われます。よって、尿量が増加すると尿細管内の薬物濃度が下がり、再吸収は低下します。
また、尿細管での再吸収は、消化管からの吸収と同じく分子型が吸収されます。
このことから、薬の再吸収のされやすさを決定するのは、薬の解離定数と尿のpHです(pH分配仮説)。
尿中で分子型が多かったり脂溶性の高い薬はよく再吸収されますが、ほとんどイオン型になっている薬や水溶性の薬は再吸収されにくいと言えます。
下図は、酸性尿とアルカリ尿の間で薬物の分子型の割合がどう変化するかを表しています。
弱酸性薬物は酸性尿であるほど(pHが小さい)、分子型の割合が多くなります。分子型が増えるほど尿細管の脂質膜を通過しやすくなるので再吸収が増加し、そのまま排泄される量は減少します。
逆に弱塩基性薬物は酸性尿であるほど分子型の割合が少なくなり再吸収が減少します。よって排泄される量は多くなります。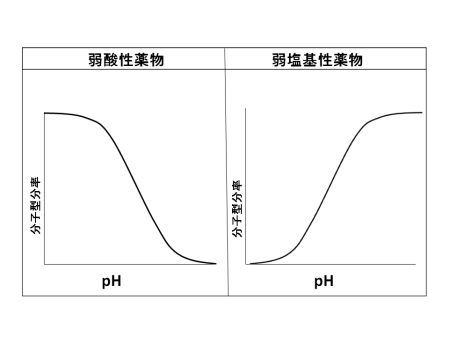
胆汁への排泄
胆汁への排泄機構は、腎排泄の次に重要な経路です。
胆汁の構成要素である胆汁酸は、脂肪の消化を助ける働きをしています。胆汁酸は肝臓でコレステロールからつくられます。
肝臓でつくられた胆汁は十二指腸に分泌されるのですが、胆汁中の胆汁酸は、その80%以上が門脈に入り肝臓に取り込まれ再利用されます。これを腸肝循環といいます。
通常、血中から肝臓に取り込まれ胆汁中に移行した薬は、腸管にでて便に入り排泄されるのですが、上記のように腸管から再吸収されて肝臓に戻る腸管循環を行う薬もあります。
腸管循環を行う薬としては
- インドメタシン(商品名:インフリー)
- クロラムフェニコール(商品名:クロマイ膣錠)
- モルヒネ(商品名:MSコンチン)
- ジゴキシン(商品名:ジゴシン)
- エゼチミブ(商品名:ゼチーア)
などがあります。
腸管循環を行うということは、腸と肝臓をグルグル回り続けてなかなか排泄されないということですから、血中濃度の持続に寄与する場合があります。
その他の排泄(呼気、汗、唾液、乳腺など)
吸入麻酔薬などの揮発性薬物は、肺胞から吸収されて呼気中に排泄されます。
また、アルコールの一部も呼気中に排泄されます。
汗腺から排泄されるものには、ヨウ素やブロムがあります。
薬により血中から唾液中へ能動輸送されるものもあります。
例えば
- リチウム(商品名:リーマス)
- プロカインアミド(商品名:アミサリン)
- フェニトイン(商品名:アレビアチン)
- テオフィリン(商品名:テオドール)
があります。
母乳中への排泄について
母乳中へ移行する薬は、多くの種類が知られています。
血液(pH7.4)と母乳(pH6.4〜7.2)を隔てる乳腺上皮細胞は脂質膜を持つことから、血液から母乳への薬の移行はほとんど受動拡散で行われます。
つまり薬物移行の程度は薬の解離定数と母乳のpHに依存し(pH分配仮説)、脂溶性が高く分子型が多い薬のほうが母乳に移行しやすいといえます。
下図は代表的な薬と母乳中濃度/血漿中濃度比を表したものです。
数値が高いほど母乳に移行しやすいといえます。
| 薬物 | 母乳中濃度/血漿中濃度 |
|---|---|
| カルバマゼピン(商品名:テグレトール) | 0.6〜0.7 |
| クロルプロマジン(商品名:ウインタミン/コントミン) | 0.3 |
| ジアゼパム(商品名:セルシン) | 0.1 |
| ジゴキシン(商品名:ジゴシン) | 0.8〜0.9 |
| エリスロマイシン(商品名:エリスロシン) | 2.5〜3.0 |
| イソニアジド(商品名:イスコチン) | 1.0 |
| リンコマイシン(商品名:リンコシン) | 0.13〜0.17 |
| メトトレキサート(商品名:リウマトレックス) | 0.10 |
| ナリジクス酸(商品名:ウイントマイロン) | 0.08〜0.13 |
| フェノバルビタール(商品名:フェノバール) | 0.17〜0.28 |
| テトラサイクリン(商品名:アクロマイシン) | 0.62〜0.81 |
| トルブタミド(商品名:ヘキストラスチノン) | 0.25 |
新しい図解薬剤学 改定3版 p427

